心筋生検により判明した事
心筋生検とは
少しずつ検査が進み、次は心筋生検というものを受けることになりました。
カテーテルを心臓まで挿入し、筋肉を採取して検査するものです。詳しくはこちら。
心筋の組織を採取するための特殊な鉗子カテーテルを左心室まで挿入し、病気が疑われる部分の心筋をつまんで採取する検査を『心筋生検(心筋バイオプシー)』といいます。動悸を自覚することがありますが、採取する際の痛みはありません。採取した心筋は、病理検査をおこなって心筋症や心筋炎などの心筋の病気を診断します。
(引用元:倉敷中央病院 心臓病センター 循環器内科)
麻酔を用いて検査をしますので、手術室のようなところで行いました。
心臓には4つの部屋があり、僕は特に左心室というところが弱っていた為、そこの心筋を採取するのがベストと考えられていました。
しかし、あまりにも弱っている為、採取にはリスクを伴うということで右心室からの採取となりました。それでも分かるんだからすごいですね。
そして当日、今まで生きてきて覚えている限り初めての手術室、、
緊張しましたが麻酔がかかった瞬間に気絶しいつの間にか終わっていました笑
ただ、手首からカテーテルを挿入した為、止血のため無茶苦茶強い力で締め付けられました。
ベッドに戻った後も数時間は動かしてはいけないと言われ、それがちょっと辛かったですね、、おそらくこれはカテーテルによる施術を受けた事のある方は全員経験があるかと思います笑
検査によりわかった事
これまでわかっていたのは、僕の心臓は異常に脈拍が速く、心臓の機能が弱っている(EFでいうと22%くらい)ということ。
何かしらの原因で心臓の機能が弱まり、それを補う代償機能として脈が速いのではと考えられていました。
しかし、心筋検査の結果、どうやらそうではないことがわかったのです。
どういうことかと言いますと、
「心臓の拍出量」が正常値並みの値であり、代償機能としては脈が速すぎる
ということです。
どういうことかと言いますとと言っておきながらすごくわかりづらいですね、、笑
心臓の拍出量とは、1分間に送り出す血液の量を指すようで、心拍数も関わっています。
代償機能として心拍数が増えているのであれば、なんとか生命維持しようとするレベルのため拍出量が下限ギリギリもしくは下回るはずなのですが、検査結果では基準値よりも少し良い結果が出たのです。
つまり、
代償機能として脈が速いわけではないのでは?
という新たな仮説が浮かび上がってきました。
何かしらの原因で脈が必要以上に速くなり、その結果心臓が弱ってしまったのではないかということです。
これ、一見単純にどちらが先かという話のように聞こえるのですが、先生の話を聞いたり自分でも調べていくうちに天と地ほど差があることがわかりました。
心臓が弱り、脈が速い(代償機能)場合・・・安易に脈を落ち着けられず、仮に落ち着けたとしても解決にはならず心臓の機能は基本的に元には戻らない
脈が速い事で心臓が弱った場合・・・時間は掛かるものの、心臓の機能が元に戻る可能性は期待できる
どうですか?一方が元に戻らないのに対し、もう一方は元に戻るんです。
0か100かとはまさにこの事だと思いました。
今までは0の場所に立っていたわけですが、100に立てる可能性が出てきたのです。
とはいっても、もはや自分ではコントロールできません。
後者であるように、毎日のように祈っていましたし、ある時から何故か自分はそっちだと根拠のない自信を持つようになりました笑
心房頻拍
右心室の心筋を採取した検査だったわけですが、これらの結果などから、どうやら僕は「心房頻拍」という病気に罹っており、それが原因で心臓の機能が弱まっているのではないかという結論に至りました。
これはいわゆる不整脈のうちの一つです。
通常、脈を発生させる発電所のような場所は心臓に一つだけ存在しています。
しかし、原因はわかりませんが僕の場合はそれが別の場所にもできてしまい、そこが異常な脈を発生させているのではないか、ということです。
場所や数は、今回の検査では分かりません。
右心房であれば、血液が入っていくところなので比較的手術はし易いそうですが、左心房の可能性も十分あります。
これが原因なのであれば、アブレーション(焼灼)などの対処で解決する可能性があるとも言われ、希望が見えてきました。
次のステップ
今までと違う仮説が浮上した為、エビデンスを見つける為に次は本当に心房頻拍なのかを調べる検査を行うことになりました。
これもカテーテルを用いた検査となるわけですが、まさかこの検査で入院期間中最悪の状態になるとは想像もしていませんでした。。
転院後の生活と検査(24時間ホルター心電図、冠動脈造影)
いよいよ転院
ついに転院の日がやってきました。
当日は朝早くから移動だったので、AM8時くらいには家族にも来てもらい荷物をまとめて準備。転院先までは救急車で移動します。
俺どうなっちゃうんだろ、なんて気持ちもありましたがここは前向きに考えるしかありません。
それより、救急車で移動中に容態が悪化してしまう人もいるという話を聞いていたので、体調を崩さない事だけに集中することにしました。
といっても、自分でコントロール出来るわけではないんだけど、、
2週間ぶりに一瞬だけ外に出て空気を吸いましたが、この時はすでに12月上旬。
空気が冷たく、本格的に冬の到来を感じました。
しかしまぁ外の空気の美味いこと。シャバの空気はうめぇな〜なんてセリフをよく漫画とかで見ますが、めちゃめちゃ共感出来ますね笑
そうこうしている内に救急隊の方が到着。ストレッチャーに載せられ出発です。
車内では主治医の先生が隣に付き添ってくれたのですが、緊張感漂う中で会話ができるはずもなく、、静かに転院先へと向かって行きました。
車に揺られること40分程度。無事転院先へ到着し、病室へ入ることが出来ました。
大部屋と聞いていたのですが、用意されていたのはなんと個室。
これめっちゃお金掛かる部屋じゃん、、とか思いながらも、どうしようもないのでひとまずベッドや点滴の設置が完了するのを待ちます。
ここで元いた病院の主治医とはお別れです。が、バタバタしていてちゃんと挨拶もできず。。良くなったらちゃんとお礼しに行こうと心の中で決めました。
しばらくして落ち着くと、入院の手続きに必要な書類記入や今後受ける可能性がある検査の話などを聞きました。
元いた病院で受けた検査は心エコー、血液検査、レントゲン、心電図などなど結構基本的なものばかり。
転院先では、その他エイズ由来の病気ではないかどうかの検査や検尿検便などをまず行いました。
結果は後日でしたが、この辺は特に異常なし。よかった、、笑
とはいえ、心臓の症状(140回/分以上の異常な頻脈と心臓肥大)は入院時と変わっていません。更に、心臓が肥大したことにより弁の機能が追いつかず、血液が逆流しているとも。僧帽弁逆流というやつだったみたいです。
いずれにせよ状態は全然良くありません。
今後更に検査を進め、原因を特定していく必要があります。
24時間心電図を取り付け生活し測定する検査やCT検査、MRIなどだけでなく、カテーテルという管を使い、冠動脈のチェックや心臓の筋肉を採取する検査も行うとのこと。
冠動脈をチェックすることにより、心筋梗塞や狭心症の検査ができるそうです。
また、心臓の筋肉を採取する「心筋生検」では、心筋症の度合いや心臓の線維化有無などもわかるそうです。
検査結果
24時間ホルター心電図

こちらが12月に実施した24時間ホルター心電図の結果です。
心電図を付けると言ってもかなり小型のものを付けるのでさほど気になりませんよ。
僕はそもそも入浴禁止だったのであまり関係ありませんでしたが、最近は防水タイプもあるらしく、それであればそのままシャワーも浴びられるそうです。
さて結果ですが、やはりなんと言っても脈が速い!
101〜160(!)なので、寝ている間ですら100回以上脈を打っているわけです。
24時間ずっと走っているみたいな感じなので、そりゃ心臓やられるわな、という感じですね。。
冠動脈造影
お次は冠動脈造影です。造影剤という薬を体に注入して行います。




何が良くて何が悪いのかよくわかりませんが、血管に関しては全く問題ないそうです。
素晴らしい血管だ、と褒められました。並の血管でいいからその分心臓自体にパラメータ振ってくれたらなぁ、、と思ったのは内緒。
よくある血液ドロドロとか、血管詰まってますよ!みたいな事はないようで安心しました。
心臓が弱っている上に心筋梗塞なんて起きたら即死してしまいそうですからね。。
実は入院前にハーブティーか何かのお店で血管年齢を測ったのですが、その時の結果が
なんと 8歳 だったんですよね。
図らずも証明された形になったと考えていいのでしょうか笑
とまぁまずはこのような検査を受け、次は心筋生検です。
手首と首の血管からカテーテルを挿入し、心臓の筋肉を採取するというもの。
これは軽い検査のようですが、麻酔もしますので手術室のようなところで行う必要があります。
後日無事に受けられるのですが、この検査により僕の病気がかなり分かるようになります。
続きは次の記事で書こうと思います。
入院したらすべき事 限度額適用認定証の発行
今日はちょっと違うタイプの投稿を。お役立ち情報的な感じです。
入院してすぐの頃はそれどころではなかったのですが、段々心配になってくるのは医療費。
いつまで入院するかわからない上、入院経験もないので費用がどれくらい掛かるのか全然わかっていませんでした。
月に数十万とか掛かるのかな、、と不安だったのですが、さすが日本の保険制度。
ちゃんと救済措置というか、費用軽減の制度が整っています。
それが、高額療養費制度というものです。
ただし、入院したら自動的に制度が適用されるわけではなく、自分で申請しなければなりません。
その中でも、必ず申請し取得した方がいいのは「限度額適用認定証」です。
なお、この記事では僕のケース(20代後半 会社勤め)で書いておりますので、ご了承くださいm(__)m
限度額適用認定証とは?
医療費が高額になっても、この認定証があれば自己負担限度額までとなり、支払う医療費を大幅に軽減出来るというものです。
実は、何もしなくても自己負担限度額は計算され、越えた分は後から会社の健康保険組合から戻ってきます。
病院から会社へ「診療報酬明細書」というものが送られ、限度額を越えた分は分かるみたいです。
しかし、この場合はあくまで後から戻ってくるというものなので、一旦は自分で本来掛かる医療費を立て替えないといけません。しかも戻ってくるのは3ヶ月後とかです。
入院が長引き、手術を受けようもんなら月間数百万の請求は当たり前、、
たとえ一時的であっても、かなり痛い出費ですよね。
というか、そもそもそんな大金いきなり全額払えません。。
そこで、この「限度額適用認定証」が大活躍!
年収によって限度額には差があるのですが、僕は通常だったら数十万〜数百万までかかる治療費を、80,100円+α/月まで抑えられました。
★年収毎の区分は以下をご覧ください。

+αと書いたのは、例えば食事代やベッド台など保険適用外の費用は対象外のため、別途掛かってくる費用になるからです。
つまり、自分で払う分はこの限度額+αになるのです。
基本の医療費が8万円まで抑えられるのはめちゃくちゃありがたいです。
海外だと医療費が高すぎて入院してられない、なんて話もよく聞きますからね、、
財布から出ていく額が抑えられるのも非常に助かります。
ちなみに、認定証はこんなやつです。

どこでもらえるの?
限度額適用認定証は、各健康保険の窓口に申請すれば取得できます。
申請先は以下の3通りですね。
会社勤めの場合は、3つ目の組合健保へ申請となります。
会社内に健康保険の窓口があるはずなので、その担当者に事情を説明し限度額適用認定証の発行を依頼すればOKです。
その際、社内書式での書類などがあるかもしれませんので、手続きに必要な書類などをメールで送って貰うとよいかと思います。
認定証が発行され次第、会社が手元に送ってくれます。
入院中なので受け取れない、という方はご家族に持ってきてもらうか、可能であれば病院宛に送ってもらうと良いでしょう。
病院に送付してもらう場合は、一応事前に病院へ確認して承諾を得るとスムーズかと思います。
使い方
認定証を手に入れたら、お会計時に提示すればOKです。
入院時と通院時それぞれで分けますと、こんな感じでした。
【入院時】
病院のスタッフさん(事務の方がいるはず)に毎月提示するのみです。
コピー取ってもらえば毎回出さなくていいんじゃ、、とは思っていましたが、一応毎回提示が必要なんですかね。
ちなみに、入院費はクレジットカードでの支払い、自動引き落としにしていたので振込の手間などはありませんでした。
ほとんどの病院が対応しているものと思いますが、カード払いの対応可否を聞いてみるといいでしょう。
ちなみに僕がいた病院では、入院時にクレジットカード払いの申込書みたいなのを渡され、それに記入し、確か窓口にカードを提示しました。
その時は病室から出られない状態だったので、家族にお願いしました・・(汗)
【通院時】
帰る前の会計時に窓口へ提示します。
すると、これを基に医療費を計算してくれるので、あとは会計完了後支払いをするだけです。
他に確認しておいた方がいいこと
限度額適用認定証の発行方法と使い方は以上です。
もう一点、確認しておくとよいのが「会社独自の制度」です。
これは制度の有無と内容で変わると思うのですが、僕の勤め先には「付加給付」という制度があり、幸いこれを受けることが出来ました。
自己負担を減らすことを目的に、数万円/月を支給してもらえるというものです。
支給は3ヶ月後ですが、大変素晴らしい制度なのでありがたく利用させてもらっています。
これは国で決まっている事ではないので、健康保険組合の担当者に聞いてみるといいかもしれません。もしくは、HPを見てみてもよいでしょう。
いかがでしょうか。
ただでさえ身体の事で不安なのに、お金の不安もあると精神的に結構シンドイものがありますよね。。
限度額適用認定証は一度発行すれば1年間有効なので、入院時はもちろん退院してからの通院時も使えますので、発行をおすすめします!
また、普段目にすることは少ないと思いますが、勤め先の健康保険組合にホームページがあればそこを見てみるのも良いと思います。
知らなかった制度などがあり、少しでも自己負担を減らすことができるかもしれないので、、
ご参考になれば幸いです。
入院から転院まで 〜その2〜
主治医からの説明
家族に来てもらい、主治医からの説明日を迎えました。
「今後の治療方針って言ってたから、検査の日程とかなのかな、、?」なんて思うようにしていましたが、脳裏によぎるのはよくないことばかり。
そして告げられたのは、
-
薬での内科的治療に思ったほど効果がないこと
-
投薬が難しく心臓の状態を回復させられない場合、最悪「心臓移植」が必要になる可能性もあること
-
仮に心臓移植が必要になった場合、当院では設備がなく対応できないこと
-
転院は症状が悪化する事もあるため、対応できる病院へ早めに転院すべきということ
ざっとこんな内容でした。
この時も、正直「えっ、、あ、そうなんですか、、」みたいな反応しか出来ませんでした。
しかしよく考えると、
「これってつまり、もうどうしようもないほど悪くなってるってことだよな、、」と徐々に頭が追いついてきました。
しかも心臓移植って。
そんな悪いのかって、何故か笑えてきてしまうレベルでした。
なんで俺が?移植ってどうやるんだ?いくら掛かるんだ?それやれば本当に助かるのか?ていうか、本当にそれしか方法ないのか?
そんな考えがぐるぐると駆け巡ります。
まぁ、最悪のケースっていうのは患者に伝えておかなきゃいけないんだろうな、なんて自分をごまかしていたのですが、正直めちゃめちゃ怖かったです。
生まれて初めて、「死」というものが自分にも起こる事として身近に感じましたし、突然やってくるものなんだ、とも強く感じました。
でも、逆にこのおかげで覚悟出来たといいますか、
「だったらやれるだけやってやる」という気持ちも芽生えてきました。
とはいえ、恐怖の方が勝っていましたけど(^_^;)
転院先の主治医との面会
症状がまだ軽いうちに転院出来るよう、当時いた病院の主治医に手続きをお願いしました。
実は説明当日、最初に紹介された病院があったのですが、自宅からも両親の家からも遠かったため、他の候補を希望し提示して頂いていました。
他の病院を希望されるのは予定外だったのでしょう。
ちょうど説明日は土曜日だったので、受け入れできるかどうか含め、諸々確認しないといけないとの事。
ちょっと時間かかるかな、、なんて思っていましたら、主治医の先生があの手この手でコンタクトを取ってくれ受け入れOKの連絡が。
これは追々書いていきますが、結果的にこの決断(早期転院)が最もいい結果を生んでくれることになります。少しでも早く転院出来るよう調整してくださった先生には、本当に感謝しています。
その後、転院前に一度面会しましょうとなり、わざわざ転院先の主治医が出向いてくださることになりました。
心臓移植と補助人工心臓
転院直前、転院先の主治医との面会日となりました。
この時確か入院して1週間ちょっと。
現在の症状、その間の経過や考えられる病気、今後の方針などについて1時間ほど時間を頂き面会を行いました。
症状や経過はこれまでの記事に書いた通りなのですが、改めて告げられたのは「特発性拡張型心筋症の疑いがある」ということ。
拡張型心筋症は特定が難しく、除外診断によって診断がついていきます。
除外診断とは、診断のつけにくい病気について、他の病気でないことを診断(除外)することで、最終的にその病気であると診断することです。
この時、まだ詳しい検査は一切行っていなかったのでまだ確定ではありませんでしたが、症状からして可能性は高いとの話でした。
そしてやはり、薬での治療ができない場合は心臓移植になる、との話も。
体中がザワつく感じを堪えながら先生の話に耳を傾けます。
- 心臓移植は、ドナーが圧倒的に少なくすぐに実施できるわけではない
- 現在の日本では、心臓移植登録から移植まで5年〜7年ほど待機しなければならない
- 待機期間中は、補助人工心臓という機械を心臓に繋ぎ、延命する
- 補助人工心臓をつけても回復せず、待機期間中に亡くなってしまう人もいる
つまり、仮に心臓移植がなければこれ以上生きられない、という事になった場合、補助人工心臓を取り付けて生きていかなければいけないのです。
(補助人工心臓についての細かい内容は、以下のリンクに詳しく記載がありますので、ご興味がありましたら是非読んでみてください)
補助人工心臓(以下、VAD)を埋め込むと、使い方(バッテリーの交換方法など)がわかる身内に24時間つきっきりになってもらわなければいけません。
VADが生命維持装置ですからね。もし何か異常があって止まってしまった場合、ひとりではどうすることも出来ないので誰かに付き添ってもらう必要があるのです。
外出はもちろん、仕事もひとりでは行けないですし、職場でも協力を得ないといけません。
体を開いて跡が残ったって構わない、治療がどんなに辛くたって、一生薬を飲み続けないといけなくたって生きられるならなんだって構わない、でも自分のせいで他の人の人生が振り回される事だけは耐えられない!!
自分の中にあった気持ちを正直に書くと、この事だけでした。
この先普通に働くことはできないかもしれない
妻は今の仕事が楽しいと言ってるのに、仕事を辞めてもらわなければいけないかもしれない
両親にも毎日付き添ってもらわないといけない
・・・
俺がただ生きるためだけに家族の生活を変えてしまって、みんなの時間を奪ってしまっていいんだろうか?それって本当に生きてるって言えるんだろうか?
口にすることはありませんでしたが、心の奥ではそう思っていたのです。
でも、そんな気持ちが滲み出ていたのでしょうか。
妻と両親は「もしそういう事になったとしても、何も心配いらないよ」と言ってくれました。
心臓移植はあくまで最悪のケース。いわば最後の手段です。
まだ検査も行っていないし、他の病気の可能性だってある。薬で治る可能性だってまだゼロになったわけじゃありません。
転院後は、詳しい検査や他の治療も考えていきましょう、という話でその日は終わりました。
あとは転院を待つだけの日々が続きました。
入院から転院まで 〜その1〜
僕は入院してから一度転院を経験しています。
今日は入院から転院までの経緯なんかを書いてみようかと思います。

入院当日
心不全が発覚し急遽入院となったわけですが、あまりにも突然すぎて当時は何が起きたのかよく分かっていませんでした。
心拍数が140回/分程度と速すぎる、健康な人と比べて心臓が動いていない、心臓がめちゃめちゃ大きくなっている、肺に水がたまりすぎてる(咳、息苦しさはこれが原因)といった事実は理解したのですが、それが何なのかこれからどうなるのか全然想像が出来なかったのです。
ただ、入院が決まった瞬間からもう自力で動くのは禁止と言われ、車椅子に乗せられた時、
「あ、これやばいんだ」
と感じました。
家から歩いてすぐの総合病院に罹ったので、妻に身の回りのものを持ってきてもらい、自分はまず両親、会社の上司に連絡。
自分でもうまく説明出来ていなかったかもしれませんが、とにかく今日から入院する事になったこと、しばらく休まなければならないことを伝えました。
その時は暫定で3週間の入院と言われていたのですが、まさかあんな長期になるとは、、
病室が用意され、待っていたのは3本の点滴。
「おいおい、点滴なんて牡蠣にあたった時に受けた以来だぞ、、」なんて思いながら次々に刺されていったわけです。
なお、この時心不全の症状(咳、背中の痛み、息苦しさ)などはあったものの、もうだめだ倒れそう、、なんてことはなく結構ピンピンしていました。。
点滴の種類
ちなみにその時入れていたのは以下の3種類です。
①オノアクト点滴静注用50mg
②ドブタミン点滴静注100mg「アイロム」
③生理食塩水
①は心拍数を抑えるため、②は心臓を休ませるため、③は①と②がつまらないようにするためだったかな、確か。
とにかく脈が必要以上に速いことで心臓に負担が掛かりまくってるのでそれを抑え、心臓を休ませる薬を注入したわけです。
しばらく様子を見てから、MRIやCT検査など更に詳しい検査を行うよ、と言われ絶対安静の日々が続きます。
そして、僕は「特発性拡張型心筋症という病気かもしれない」という話も、この頃から徐々に出てくることになります。
点滴での治療結果
脈を抑え、心臓を休ませる薬を注入し入院生活が始まったわけですが、どうも状況が変わらない。
肺の水は抜けてくれたので体調的にはそこまで辛くないのですが、いかんせん心臓に対して薬の効果がありません。
脈も変わらず、レントゲンの写真なども変わっていないとの事。
点滴でなんとかなるもんなのかな、なんて思っていたのですがそんな軽い症状ではないようで主治医は結構深刻な表情、、、
自分ではあまり考えないようにしていたのですが、あーこれマジで超重症なんだと感じざるを得ませんでした。
その後①と③の点滴を外して点滴+投薬に切り替え、ビソプロロールフマル酸塩錠0.625mgという薬を飲み始めました。
この通称ビソプロロール(メインテート)という薬は心不全を抱える方にはお馴染みかと思いますが、このとき初めて服用しました。
しかし、、見かけ以上に心臓はダメージを負っていたようで、ビソプロロールを服用してから時折めまいというか、入院前に経験した超低血圧のような症状が出てしまいました。
今思えば朝食の後だったので、消化に血液が持っていかれて体に回っていなかったのかなと思います。
ちなみにこの症状は転院後しばらくして激烈に増悪し、何度も死ぬほど辛い思いをしました、、まぁ、それはまた今度。
この症状が出てしまったので、結局ビソプロロールは中止。
MRIやCT検査も一向に実施できません。どうやら点滴が外れないと出来ないらしいのですが、もはや僕の心臓はこの点滴に支えられている状態。
正直、「外せるわけないんだろうな」と薄々感じていました。
その後
そしていよいよ薬での内科的治療が効かないんじゃないか、という事になり、主治医からはご両親含めて今後の説明をしたい、との申し入れが。
この頃から、考えないようにしていた最悪のケースをうっすら考えてしまうようになりました。
だって、家族含めての説明ですよ。まさか、ドラマとかでよく見るあのシーンが自分に降りかかるなんて思ってもいませんでした。
ただ、家族や友人がお見舞いに駆けつけてくれたおかげで、どうにか平静を保つことができました。
入院して状況は最悪でしたが、それでもくだらないことで笑ったり、そういう時間が自分のエネルギーの源でした。本当に感謝しています。
俺まだやりたい事たくさんある、そう強く思い、まだまだ死ねないと自分に言い聞かせました。
この時の気持ちは、一生忘れることはないと思います。
そして、主治医からの説明日当日を迎えました。
心不全発覚から入院に至るまで
vs-cardiomyopathy.hatenablog.jp
2018年冬頃?〜10月末
・常時120回/分以上の頻脈
・それ以外の症状はさほどなし
・血圧は上が90台、下が40〜50台
2018年10月末
・近所の内科を受診。心電図、レントゲンは特に異常なし
・脈を抑える薬として、アテノロール錠(25mg)を処方される
・元々血圧低いせいか、アテノロールを飲んだ後血圧が下がり過ぎ地獄の苦しみを味わう
2018年11月頭
・アテノロールは自己判断で飲むのを中止したため、脈は変化なし
・再度同じ病院で受診し、薬を変更してもらう。ベラパミル塩酸塩錠(40mg)を処方される
・この薬は体調に影響なく、服用するも脈に変化なし
2018年11月半ば
・この頃から、横になっていられないほどの息苦しさ(主に明け方)、咳があらわれる
・再度受診し、大きい病院の循環器内科を勧められる。後日紹介状を書いてもらうことでその日は帰宅
2018年11月24日
・紹介状を受け取り、その足で循環器内科へ
・レントゲン、心電図、エコー、血液検査などの結果、心臓の拡大と肺のうっ血(水分の滞留)が判明
・更に、通常55〜75%程度動いている左心室が22%しか動いていないことも判明
・重症心不全の診断が下り、即日入院
頻脈以外の自覚症状はほとんどなく、低血圧状態になった後から息苦しさなとが出始めたので、最初に処方されたアテノロールのせいじゃねーのか、、と正直医者を恨みました。
ですが、入院した循環器内科の先生に聞くとアテノロールなどの薬が抜けたと思われる期間を過ぎても心臓の状態が変わらないため、知らず知らずのうちに悪くなっていたのでしょう、との事でした。
じゃああの異常のないレントゲンはなんだったんだ、、と思いますがまぁ今考えても仕方ありません。
そんなわけで入院となり、諸々のエコーの結果、拡張型心筋症 or 頻脈誘発性心筋症の疑い と相成りました。
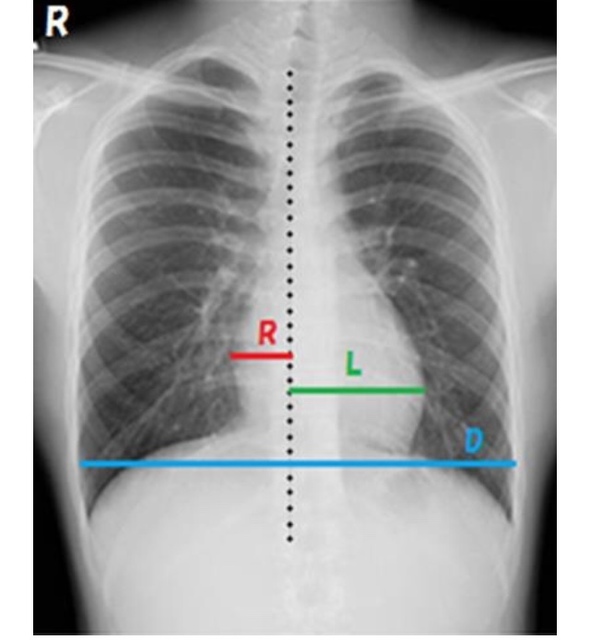
ちなみに、こちらが僕の入院当日のレントゲン写真です。

下の正常なレントゲン写真と比べると、全体が白くなり心臓も大きくなっているのがわかるかと思います。
全体が白いのは、水分や血液が鬱滞している為です。
(画像元:医療法人社団 倫生会 みどり病院様 http://midori-hp.or.jp/radiology-blog/chest_ctr/)
僕はひどくなるまで風邪かな?とか、肩こりが。。とか思っていましたが、自覚していた症状はすべて心不全のものでした。
心不全は放っておくとどんどん進行してしまうようなので、治療が早ければ早いほど、良くなる可能性は高くなると思います!
幸い、ぼくは倒れたりと最悪の状況になる前に受診したので回復することが出来ました。
以下のような症状が少しでも出たら、早めに循環器内科での受診をおすすめします。
・背中の痛み
・横になっていられないほどの息苦しさ
・咳やピンク色の痰
なお、大きい病院で受診する場合は紹介状がないと受け付けてくれない場合もありますので、まずはかかりつけ医に相談してからがいいかもしれません。
そういった時間を考えても、迷わず医療機関での受診をおすすめします。